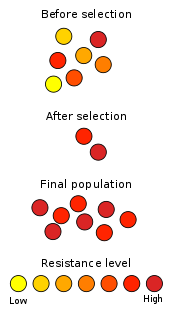
Antibiotikai naikina tam tikrų rūšių bakterijas. Laikui bėgant šios bakterijos keičiasi ir įgyja atsparumą antibiotikams. Tai vadinama atsparumu antibiotikams ir yra viena rimčiausių šiuolaikinės chirurgijos ir medicinos problemų. Tai taip pat vienas geriausių evoliucijos pavyzdžių: bakterijos, kurios sugeba išgyventi gydymą, dauginasi ir perduoda savo savybes kitoms bakterijoms.
Atsparumas antibiotikams plinta labai greitai, daug greičiau, nei tikėjosi mikrobiologai. Dėl netinkamo antibiotikų vartojimo, jų perrašymo be aiškios indikacijos, plačio panaudojimo gyvulininkystėje ir prastų infekcijų kontrolės priemonių atsparios bakterijos randamos vis dažniau. "Kol atsiranda naujų vaistų, atsparumas nėra problema. Tačiau nuo 1980-ųjų nebuvo atrasta naujos klasės antibiotikų" — tai atkreipia dėmesį į ilgalaikę spragą naujų vaistų kūrime.
Kaip atsiranda ir plinta atsparumas
Atsparumo mechanizmai gali būti įvairūs: mutacijos genuose, fermentų, kurie inaktyvuoja antibiotikus, gamyba, membranų pokyčiai, mažinantys vaisto pralaidumą, arba efflux pumpų aktyvumas, išstumiantis medžiagas iš ląstelės. Be to, bakterijos gali perduoti atsparumo genus viena kitai horizontalaus geno perdavimo būdu (plazmidai, transpozonai, bakteriofagai), todėl atsparumo savybės gali greitai išplisti tarp skirtingų rūšių.
Pagrindinės priežastys
- Per didelis ir netinkamas antibiotikų vartojimas žmonėms (pvz., gydymas virusinių infekcijų antibiotikais).
- Antibiotikų naudojimas gyvulininkystėje ir žemės ūkyje kaip augimo skatinimo priemonė ar profilaktika.
- Prasta higiena ir infekcijų kontrolė sveikatos priežiūros įstaigose.
- Nepakankama diagnostika: gydytojai kartais skiria vaistus be tikslaus mikrobiologinio patvirtinimo.
- Netinkamos dozės arba gydymo nutraukimas per anksti — tai sukuria selekcinį spaudimą, leidžiantį atsparioms bakterijoms išlikti.
- Tarptautinis kelionių ir prekybos intensyvumas, leidžiantis atspariems padermių lengvai plisti.
Kokios pasekmės?
Atsparumas antibiotikams didina ligų sunkumą ir mirtingumą, ilgina ligoninių gulinčiųjų laiką, didina gydymo kaštus ir riziką, kad paprastos procedūros (pvz., operacijos, chemoterapija, dializė) taps pavojingesnės dėl neišgydomų bakterinių infekcijų. Kai kurie gerai žinomi pavyzdžiai yra MRSA (meticilinui atsparus Staphylococcus aureus), VRE (vankomicinui atsparios enterokokai), ESBL gaminančios bakterijos ir karbapenemams atsparūs Enterobacteriaceae (CRE).
Sprendimai ir prevencija
Norint sulėtinti atsparumo plitimą, būtinas kompleksinis, tarpdalykinis požiūris (One Health), apimantis žmonių, gyvūnų ir aplinkos sveikatą. Svarbiausios priemonės:
- Antibiotikų tausojimas: skirti juos tik esant indikacijai, naudoti tinkamas dozes ir gydymo trukmę.
- Geresnė diagnostika: greitesni ir tikslūs testai leidžia pasirinkti tikslesnį gydymą ir vengti plataus spektro antibiotikų pertekliaus.
- Infekcijų kontrolė sveikatos įstaigose — rankų higiena, izoliacijos priemonės, dezinfekcija.
- Vakcinacija: sumažina bakterinių ir virusinių infekcijų skaičių, taip mažinant poreikį vartoti antibiotikus.
- Vietoje masinio naudojimo gyvulininkystėje — skatinti atsakingą veterinarinę praktiką ir alternatyvas.
- Švietimas ir viešoji politika: informuoti visuomenę ir sveikatos priežiūros specialistus apie tinkamą antibiotikų vartojimą ir sukurti reguliavimą, ribojantį be reikalo skiriamų vaistų naudojimą.
- Tyrimai ir inovacijos: investicijos į naujus antibiotikus, alternatyvias terapijas (pvz., bakteriofagų terapija), greitus diagnostikos testus ir vakcinas.
- Tarptautinis bendradarbiavimas ir stebėsena: globalios programos, pvz., Pasaulio sveikatos organizacijos iniciatyvos, stebi atsparumo tendencijas ir koordinuoja veiksmus.
Ką gali padaryti kiekvienas?
- Nevartoti antibiotikų be gydytojo nurodymo.
- Laikytis paskirto gydymo plano ir nevartoti vaistų trumpesnį laiką nei nurodyta.
- Skiepytis pagal rekomendacijas ir laikytis higienos taisyklių (pvz., rankų plovimas).
- Nenaudoti antibiotikų gyvūnams be veterinaro priežiūros.
- Palaikyti sveikatos apsaugos sistemų iniciatyvas dėl atsparumo stebėsenos ir prevencijos.
Problemos mastas yra didelis, tačiau tinkamai derinant prevencines priemones, atsakingą vaistų vartojimą, mokslinius tyrimus ir tarptautinį bendradarbiavimą galima sulėtinti atsparumo plitimą ir išsaugoti antibiotikų veiksmingumą ateities kartoms. Nors naujų antibiotikų kūrimas yra ilgas ir brangus procesas (dažnai užtrunka apie aštuonerius–dešimt metų), daug efektyvių sprendimų galima taikyti dabar, siekiant sumažinti poreikį naujiems vaistams ir apsaugoti esamus.